Elon Musk szerdán folytatja tanúvallomását abban a nagy tétű perben, amelyet ő maga indított az OpenAI ellen.
A magyar egészségügy helyzete mára kritikus ponthoz érkezett: az ellátórendszer túlterhelt, a háziorvosi praxisok száma drámaian csökken, és egyre kevesebb szakember próbál helytállni a növekvő betegszámmal szemben. Miközben a magánellátás részben tehermentesíti az állami rendszert, az alapvető strukturális problémák továbbra is megoldatlanok. Szakértők szerint a rendszer fenntarthatóságának kulcsa nemcsak a finanszírozásban vagy az orvosi utánpótlásban rejlik, hanem az egyéni felelősségvállalásban is. A magyar társadalom egészségtudatossága ugyanis alacsony: a lakosság harmada nem sportol, és sokan elhanyagolják a szűrővizsgálatokat, pedig ezekkel életek menthetők meg. A prevencióra fordított figyelem és az egészséges életmódba való befektetés hosszú távon nemcsak az egyén életminőségét, hanem a teljes rendszer működőképességét javíthatná. A digitalizáció és a mesterséges intelligencia ugyan új lehetőségeket hozhat, de önmagukban nem tudnak mindent megoldani. Ezekről is szó volt a Portfolio Private Health Forum 2025 konferencián.
A magyar egészségügy jelenlegi állapota egyértelmű üzenetet hordoz: az intézmények és szakemberek – beszéljünk állami vagy magán ellátásról – önmagukban nem képesek megoldani minden problémát. A túlterhelt ellátórendszer, a krónikus munkaerőhiány és a növekvő betegszám mellett egyre nyilvánvalóbb, hogy az egészség megőrzése nem kizárólag az orvosok és a kórházak feladata. Az egyéni felelősségvállalás, a tudatos életmód és a prevenció olyan kulcselemek, amelyek nélkül a rendszer fenntarthatósága hosszú távon megkérdőjeleződik.
Az egészségügy legnagyobb kihívásai
A konferencián többször is elhangzott, hogy a hazai egészségügy komoly kihívásokkal néz szembe. 2024 őszén több mint 900 ezer ember lakhelyén nem volt állandó háziorvosi ellátás, 2024 decemberében pedig 839 tartósan betöltetlen háziorvosi praxis volt összesen 568 településen. A helyzet különösen aggasztó, ha figyelembe vesszük, hogy a betöltetlen praxisok száma 2010 januárjától 2024 júliusáig 5,8-szeresére nőtt. Takács Péter egészségügyi államtitkár a konferencián elhangzó előadásában kiemelte, hogy a közeljövőben olyan finanszírozási reformra és ösztönzőkre lehet számítani, amelyek révén a háziorvosi munkakör vonzóbbá válik, és biztosítja a stabil praxisok működését.
Az alapellátás mellett a szakellátás is komoly terhelés alatt áll. A várólisták problémája európai jelenség ugyan, de Magyarországon különösen érezhető hatásai vannak. A diagnosztikai kapacitások szűkössége, különösen az MR- és CT-szolgáltatások területén, tovább rontja a helyzetet. A magánellátás ugyan tehermentesíti az állami rendszert – évente mintegy 8 millió orvos-beteg találkozót bonyolít le –, de ez sem oldja meg a strukturális problémákat.
Békássy Szabolcs, a VOSZ Egészségügyi Tagozatának elnöke a finanszírozási és humánerőforrási problémákat emelte ki, de szerinte a legnagyobb probléma az egészségügyi ellátórendszer kórházcentrikus mivolta.
Kőnig Róbert, a betegtájékoztatás és a betegelégedettség fejlesztésért felelős miniszterelnöki biztos szerint a hazai egészségügy problémás kérdései között szerepel még az egészségügyi szakemberek és a páciensek közötti kommunikáció, valamint, hogy az egészségértés terén szerinte
a magyar társadalom átlagosan egy 12 éves gyermek szintjén áll.
Láng Róbert, a Nemzetgazdasági Minisztérium egészségiparért és egészségturizmusért felelős miniszteri biztosa problémaként azt nevezte meg, hogy a hazai egészségügyi rendszer alapvetően nem igény-, hanem kapacitásalapú.
Dr. Fábián Lajos Károly, a VOSZ Egészségügyi Tagozatának elnöke a magánegészségügy három fő kihívásáról beszélt, melyek szerinte az infláció, amely jelentősen növeli a költségeket, az orvos- és szakdolgozói hiány, valamint a kiszámíthatatlan szabályozói környezet. Hangsúlyozta ugyanakkor, hogy az egészségügyben „nincs két szektor”, hanem egy egységes rendszerről kell beszélni, amely a betegek érdekeit szolgálja. Mint kiemelte: költséghatékonyan és jó minőségben kell gyógyítani, így az állami és a magánegészségügynek együtt kell dolgoznia. Fábián hangsúlyozta még, hogy a pácienseknek szerepet kellene viselniük a saját egészségükben, mivel a rendszer túlterheltsége mögött részben az egyéni felelősségvállalás hiánya áll.
Az egyéni felelősségvállalás kérdése
Ezt igazolta A 21 Kutatóközpont Portfolio számára készített felmérése is, mely sokkoló adatokat tárt fel a magyar lakosság egészségtudatosságáról. Egy 2021-es adat szerint
Magyarországon a halálozások mintegy 50%-áért az életmóddal összefüggő kockázati tényezők felelősek,
miközben a kutatáson a megkérdezettek 85 százaléka az egészséget sorolta a három legfontosabb érték közé.
Ez az ellentmondás különösen jól tükrözi a problémát: bár az emberek fontosnak tartják az egészséget, kevesen teszik meg a szükséges lépéseket annak megőrzéséért: kutatás szerint tízből csak három magyarra jellemző, hogy rendszeresen jár egészségügyi szűrésekre, további kritikus pont, hogy egészségügyi probléma esetén a válaszadóknak csak a negyede fordul azonnal orvoshoz.

A prevenció és az egészséges életmód területén is súlyos hiányosságok mutatkoznak. A magyarok harmada egyáltalán nem mozog vagy sportol rendszeresen. Az egészséges táplálkozás mindössze a teljes népesség 35 százalékára jellemző, miközben azok körében, akik jól érzik magukat, ez az arány 42 százalékra emelkedik – egyértelműen bizonyítva, hogy az egészségtudatos életmód javítja az életminőséget.
A szűrések és a korai felismerés fontossága
A Magyarország átfogó egészségvédelmi szűrőprogramja eddig 10 millió elvégzett vizsgálatot dolgozott fel egységes adatkezelési rendszerben, és 1 650 000 Egészség Könyvet adott ki, de probléma, hogy a lakosság nagy része nem él ezekkel a lehetőségekkel.
A kutatási adatok szerint nagy különbségek figyelhetők meg a különböző szociodemográfiai csoportok között. A nők jóval nyitottabbak arra, hogy járjanak egészségügyi szűrésekre, és a kor előrehaladtával egyre inkább foglalkoznak ezzel a kérdéssel az emberek – a 65 éven felülieknek már majdnem a fele mondja azt, hogy rendszeresen jár szűrésekre. Különösen aggasztó ugyanakkor a 40-49 éves korosztály, az úgynevezett szendvicsgeneráció helyzete, akiknek egyszerre vannak gyerekeik és idősödő szüleik, így saját egészségükre kevesebb idő jut.
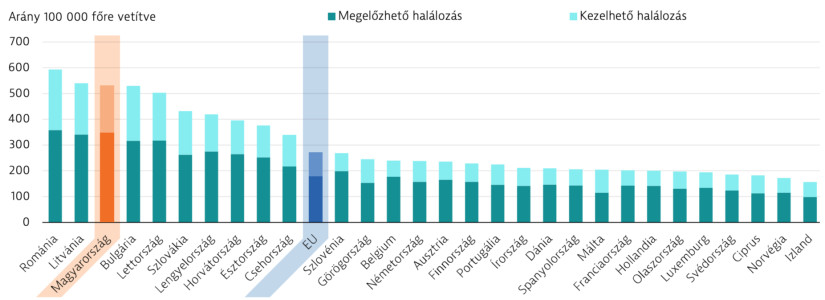
A szűrések elmulasztása pedig súlyos következményekkel járhat. 2020-ban Magyarországon a megelőzhető halálozás aránya 100 000 lakosra vetítve 350 volt, ami közel kétszerese az uniós átlagnak. Ez azt jelenti, hogy megfelelő prevenciós és szűrőprogramokkal, valamint az egyéni odafigyeléssel számtalan élet megmenthető lenne.
A prevencióba való befektetés
Az egészséges életmód nem csupán egy divatos fogalom, hanem alapvető szükséglet, amely hosszú távon nemcsak az egyén életminőségét javítja, hanem a társadalmi terheket is csökkenti. Baittrok Borbála által bemutatott adatok szerint azok, akik tesznek az egészségükért, valóban jobban érzik magukat.
Bárkinek járhat ingyen 8-11 millió forint, ha nyugdíjba megy: egyszerű igényelni!
A magyarok körében évről-évre nagyobb népszerűségnek örvendenek a nyugdíjmegtakarítási lehetőségek, ezen belül is különösen a nyugdíjbiztosítás. Mivel évtizedekre előre tekintve az állami nyugdíj értékére, de még biztosítottságra sincsen garancia, úgy tűnik ez időskori megélhetésük biztosításának egy tudatos módja. De mennyi pénzhez is juthatunk egy nyugdíjbiztosítással 65 éves korunkban és hogyan védhetjük ki egy ilyen megtakarítással pénzünk elértéktelenedését? Minderre választ kaphatsz ebben a cikkben, illetve a Pénzcentrum nyugdíj megtakarítás kalkulátorában is. (x)
Szabó Gergely, a Macroklinika és a Mezőcsáti Egészségügyi Központ igazgatója szerint rendkívül fontos lenne, hogy az emberek megértsék: van ára és értéke az egészségüknek. Javaslata szerint az egészséges életmódot – nemcsak a szűréseket, hanem a testmozgást és az egészséges táplálkozást is – pozitív módon kellene ösztönözni, esetleg a társadalombiztosításból valamilyen kedvezményt biztosítva azoknak, akik tudatosan törődnek egészségükkel.
Kőnig Róbert kiemelte: nagyon sokszor úgy keresik fel az emberek az egészségügyi ellátó intézmény legmagasabb fokát, hogy igazából nem tudják, szükségük van-e rá, és általában nincs. Mint mondta, a prevencióra és az egészségben eltöltött évekre való koncentrálás – nem csak szűrőprogramokra, hanem megelőző programokra is – hosszú távon az egészségügyi rendszer terhelését csökkentheti.
Újlaki Ákos, a Boston Consulting Group ügyvezető igazgatója szerint is alapvető szemléletváltás kell a rendszerben, és nagyobb hangsúlyt kell kapnia a prevenciónak.
Az egyéni financiális terhek
A várható élettartam növekedése örvendetes fejlemény, de egyúttal új kihívásokat is jelent. Samu János, a Concorde Értékpapír vezérigazgató-helyettese rámutatott: jelentősen növekedett a várható élettartam, a 65 éveseknek 14 évről 20 évre nőtt a még várható élettartama, így több életre kell tervezni anyagilag is. A kiadási tételek aránya – lakhatás, étkezés, egészség – között az utóbbi jelentősen nő a 75 fölötti életkorban, továbbá az ápolási költségek is megdobják a kiadásokat időskorban.
Ez azt jelenti, hogy nemcsak az egészség megőrzéséért, hanem annak esetleges költségeiért is egyénileg kell felelősséget vállalni. A finanszírozás lehetséges útjai: hosszabb egészségben eltöltött évek és későbbi nyugdíjba vonulás, társadalombiztosítás, kiegészítő jövedelem és megtakarítások. Az időben meghozott pénzügyi stratégia, még nyugdíjbavonulás előtt, kulcsfontosságú a hosszú, egészséges élet fenntartásához.
Az innováció és a technológia szerepe
Az innováció kulcsszerepet játszik az egészségügy fejlesztésében. Végh Attila, a QuantumDoctor ügyvezetője szerint az egészségügy egy ultrakonzervatív iparág, nagyon ragaszkodik a status quo-hoz:
a klinikailag bizonyítható újításoknak 14%-a kerül bevezetésre 17 év alatt.
Ennek egyik oka a kockázatkerülés, hiszen emberéletekről van szó. Ugyanakkor külső tényezők felgyorsíthatják a különböző innovációk adaptációs folyamatait – ezt láthattuk a Covid kapcsán is, amikor soha nem látott gyorsasággal gondolták újra a telemedicina használhatóságát.
Elmondta, hogy tavaly májusban kezdték el használni az első da Vinci robotot hazánkban, ma már 10 ilyen robotot alkalmaznak az országban, főként prosztata-eltávolítások terén. Kiemelte, hogy a mesterséges intelligencia szerepe is egyre jelentősebb: mellkas-röntgennél, prosztata MR-nél vagy mammográfiánál az AI használatával 10-20 százalékkal nő a pontosság.
Dr. Joó Tamás, a Semmelweis Egyetem Egészségügyi Menedzserképző Központjának egyetemi docense szerint az AI egyre fontosabb, sok munkahelyet fog átalakítani, sőt, valamit meg is fog szűntetni. Bibity Zsolt, az IQVIA Hungary vezérigazgatója úgy látja, hogy az alapszintű adatelemzői munkakörök rövid időn belül megszűnnek. Csonka Gábor, az SMP Solutions egészségügyi üzletágvezetője szerint ugyanakkor nem az AI fogja például a kardiológusok munkáját elvenni, hanem az AI-t használó kardiológusok. Hangsúlyozták, hogy az AI egy olyan vonat, amire fel kell ülnie szakmának, mert 5 év múlva nem lehet nélküle meglenni. Mindez az oktatást is kihívás elé állítja majd: ha az alapok elsajátítása háttérbe szorul, felmerül a kérdés, hogyan képezhetők ki a jövő szakemberei.
Takács Péter egészségügyi államtitkár is rámutatott arra, hogy az AI egyre nagyobb szerepet játszik a szektoron belül főleg az adatelemzésben.
Az államtitkár kiemelte az Elektronikus Egészségügyi Szolgáltatási Tér (EESZT) fejlődését és az online időpontfoglalási rendszer bevezetésének jelentőségét is, amely segítségével a várakozási idők jelentősen csökkentek az állami járóbeteg-ellátásban. Ezek az innovációk azonban csak akkor hasznosak, ha az emberek tudatosan élnek velük, és aktívan használják ezeket a lehetőségeket saját egészségük menedzseléséhez.
A közös jövő
A magyar egészségügy jövője nem csupán több pénz vagy több orvos kérdése. Bár ezek elengedhetetlenek, a rendszer fenntarthatósága hosszú távon csak akkor biztosítható, ha minden érintett fél – állami és magánszektor, szakemberek és páciensek – vállalja a maga részét. Az egyéni felelősségvállalás nem azt jelenti, hogy a beteget hibáztatjuk, hanem azt, hogy felhatalmazzuk őt: eszközöket, információt és lehetőséget adunk neki arra, hogy aktív szereplője legyen saját egészségének.
A prevenció, a rendszeres szűrések, az egészséges életmód és a tudatos egészségügyi döntések nem luxusok – ezek alapvető szükségletek. Ahogy Fábián Lajos Károly is hangsúlyozta: mindenkinek szerepet kell viselnie a saját egészségében. Ez nem csak egyéni érdek, hanem közösségi felelősség is, mert minél egészségesebbek vagyunk, annál kevésbé terheljük a rendszert, és annál több erőforrás marad azok számára, akiknek valóban szükségük van rá.

Leszázalékolás feltételei, menete, összege 2026-ban: ezekre a betegségekre jár a rokkantsági ellátás
2026-os útmutató a leszázalékolásról: a feltételektől a kérelem benyújtásán át az ellátás összegéig minden fontos tudnivaló egy helyen.
-
Európa legnagyobb outdoor és katonai áruháza érkezik Magyarországra (x)
A MILITARY online áruház tovább erősíti európai jelenlétét, és elindította a MILITARY.EU/HU weboldal új, magyar vásárlók számára létrehozott online boltját.
AI in Energy 2026
AgroFood 2026
Portfolio Investment Day 2026
Hitelezés 2026
Women's Money & Mindset Day 2026